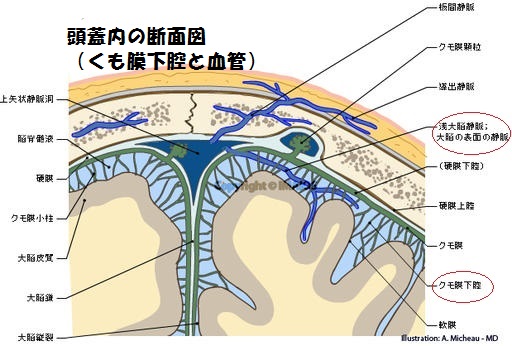
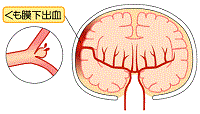
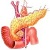
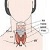
くも膜下出血の特徴的な症状は激しい頭痛です
ほとんどの方が、出血した瞬間に、「突然の、今までに経験したことのないような、あるいはバットで殴られたような頭痛」を感じます。これは、脳の保護膜の一部が痛みを感じるはらたきを持っていて、くも膜下に広がっていく出血が保護膜を刺激して頭痛をおこすためです。出血の程度によりますが、頭痛と一緒に、激しくはいたり、意識を失うこともあります。「突然、強い頭痛を訴えた後で倒れた人を目の前にしたら、くも膜下出血を考えて救急車を呼ぶべきである」ぐらい、特徴的な症状と言えます。手足の麻痺などは必ず起こるとは限りません。他の脳卒中(脳内出血、脳梗塞)の多くが、頭痛を感じない事や半身の運動麻痺を伴う事が多いこととは対照的です。
まずはCTスキャンにより出血を確認します
くも膜下出血が疑われる場合は、CTスキャンの検査を行います。くも膜下出血がおこると、脳脊髄液に血液が混ざる為に、CTスキャンで特徴的な検査結果を確認する事ができます。出血が少なかったり発症してから時間がたっているために、CTでも出血がわからない場合は、MRIを行います。MRIでもあきらかな出血がみられない場合は、腰から注射をして脳脊髄液をとりだし、血液がまじっているか確かめる場合もあります。
くも膜下出血と診断した後は、切れた血管(多くは脳動脈瘤)がどこにあるかを調べます。一番精度の高い検査は、カテーテルを用いた脳血管造影検査です。MRIを使って血管の状態を調べるMRAや、造影剤を使ってCT撮影を行うCT血管造影でも脳動脈瘤が分かりますが、動脈瘤の詳細な形などは分からないこともあります。
脳動脈瘤が原因であるくも膜下出血にとって最も危険な事は、再発作(再出血)です。破裂した脳動脈瘤は、再破裂しやく、特に24時間以内は特に注意が必要です。再破裂によりくも膜下出血が増え、脳のダメージがより深刻になり、生命の危険が高くなります。この再破裂を防止する為に脳動脈瘤への血液の流入を止める治療を行います。
手術は大きく分けて、開頭手術とカテーテルによるコイル塞栓術が行われます。
くも膜下出血の開頭手術
くも膜下出血の原因となる動脈瘤への手術は、頭を切り開いておこなう「開頭手術」と、頭を切り開くことなく治療する「血管内治療」があります。
開頭手術の方が、身体への負担が大きい手術ですが、ほとんどの場合が、開頭手術を行います。開頭手術は、「クリッピング手術」、「トラッピング手術」、「コーティング手術」があります。もっとも行われるのはクリッピング手術です。
クリッピング手術
クリッピング手術とは、動脈瘤を、チタンなどの金属製のクリップで挟むことで、血液が動脈瘤の部分へ流れないようにして、再出血及び破裂を防ぐ手術です。しっかりと動脈瘤にクリップがかけられるため、確実に動脈瘤の破裂を防ことができます。しかし、頭蓋骨を切り開く開頭手術にて行われるため、身体への負担は大きいと言えます。脳動脈瘤の手術としては約90%以上がこの「クリッピング手術」を行っています。手術時間は約4時間ぐらいです。
トラッピング手術
トラッピング手術とは、動脈瘤がある血管の分岐点のうち、親動脈(太い血管)か分岐動脈のどちらか一方をコイルやクリップでふさぐ手術で、非常に大きな脳動脈瘤であったり、クリッピング手術を行うことが難しい場合に行われます。この手術では、脳に血液を送る動脈を一本ストップさせるため、同時にバイパス術を行い、血流を確保する場合もあります。
コーティング手術
コーティング手術とは、接着剤で動脈瘤を包むことで、血液による圧力程度では破れないように補強する手術です。動脈瘤が小さくクリップでとめることができないときなどにおこなわれます。クリッピング手術やトラッピング手術に比べると、再破裂を抑える効果は劣りますが、再破裂しないようにする効果は十分あります。
くも膜下出血の血管内治療
カテーテルによるコイル塞栓術
クモ膜下出血により行われる血管内治療とは、細いプラチナ製のコイルを動脈瘤の中に隙間なく入れることで、動脈瘤の中へ血液の流入を抑制することで、再破裂を防ぐ手術です。これを「コイル塞栓術」と言います。開頭手術を行う事ができない(手術リスクが高い)人や、動脈瘤がクリップで挟みにくい場所にあるときなどに行います。
手術方法は、ふとももの付け根の血管から「カテーテル」という細い管状の器具を挿入して、X線で透視しながら頭蓋骨内の血管まで進めて、カテーテルを通じて細いコイル(糸状のコイル)を動脈瘤の中に隙間なく入れ込みます。
動脈瘤にコイルをすき間なく入れていくと、毛玉のように丸まり動脈瘤の中に血液が入ることができなくなり、血流による圧力を受けることがなくなります。この治療方法は頭を切り開く必要がないため、身体への負担が軽いというメリットがあります。しかし、すべての動脈瘤に十分な効果が得られるわけではないため、対処症例は限られてきます。
開頭手術・血管内治療のどちらも脳動脈瘤の中に入る血流を止める手術になりますが、どちらの治療を選択するかは、脳動脈瘤の大きさ、場所、年齢などによって異なります。
手術によって止血が行われた後で、本格的にくも膜下出血そのものに対する治療が開始されます。脳動脈が通るくも膜下に広がった出血は、脳にダメージをおよぼすだけでなく、脳動脈そのものにも変化を起こします。脳血管攣縮(れんしゅく)と呼ぶ血管が細くなる変化は、脳の血液不足を起こし脳梗塞の原因になります。この現象は発症4日目から14日目に多く見られ、この時期は集中的な治療が必要となります。くも膜下出血のダメージとこの時期の脳梗塞のダメージが重なると、後遺症や生命の危険がより高くなります。様々な方法でこの時期の治療が行われていますが、障害を決定的に予防できる方法は未だ見つかっていません。
脳血管攣縮に対する治療
くも膜下出血の発作の数日後に、脳血管攣縮(脳の血管が細くなるという合併症)が起こります。発生する仕組みはまだよく分かっていませんが、くも膜下腔への出血が引き金となって、もれ出した血液が血管を刺激することによるものと考えられています。
さらに、脳血管攣縮は、脳の表面だけでなく、脳の内部を走っている血管にも起こることがあります。血管が細くなると、血流量が不足することとなり、意識低下、マヒ、言語障害などの症状があらわれてきます。悪化すると、血流が完全に止まって、脳梗塞と同じような状態にまで陥ることもあります。
そのため、最近では、くも膜下出血の治療後、すぐに脳血管れん縮の予防処置をおこなうケースも増えてきています。
脳血管れん縮の予防法には、薬物療法と脳槽洗浄法の2つがあります。
薬物療法
血圧を上げる薬や血漿製剤などを使って、脳の血流量を増やす治療がおこなわれます。また、血管拡張薬を点滴して血管を広げることもあります。
脳槽洗浄法
脳の中にある空間(脳室)に2本の管を送り込んで、髄液中にたまった血液を取り除く方法です。
一方の管から血液を溶かす血栓溶解薬を送り込んで、もう一方の管から血液の混ざった髄液を吸い出します。吸い出した液体が、血液の混ざらない透明な状態になるまで続けます。
治療後、個人差はありますが、3~4日ほどで管をはずすことができます。
最初の出血で3分の1が死亡すると入れています。さらにくも膜下出血の合併症でもある血管攣縮や再出血の影響が加わり、4週間以内では約半数が、そして10年以内では60
- 80%が死亡すると言われています。また救命できても後遺症が残る例が多く、完全に治癒する確率はクモ膜下出血を起こした人の中で2割ととても低い。
発症後の予後に関連するものとして、世界脳神経外科連盟(WFNS)は意識レベルの程度による重症度分類を提唱している。これはGlasgow Coma
Scaleおよび局所神経症状(失語症や麻痺など)によって5段階に分類する方法である。この分類においてgrade IIIとgrade IVの間には予後に大きな差があるとされ、特にgrade
Vは致死率がほぼ100%であるとまで言われている。そのため、grade IV以上の場合は無意味であるとして治療しない病院も多い。
| 重症度 |
GCSスコア |
主要な局所神経症状 |
| grade I |
15 |
なし |
| grade II |
14-13 |
| grade III |
あり |
| grade IV |
12-7 |
不問 |
| grade V |
6-3 |
くも膜下出血(脳卒中)の後遺症は、様々なものがあります。なぜなら、脳は場所により担当する機能が違うため、出血により侵された個所による症状が異なるためです。
言葉をしゃべる、食事をする、歩く、見る、など、脳の場所により機能は異なります。そのため、その機能をもつ個所が侵されることで、それらの機能が低下或いは機能祖ものが失われてしまいます。しかし、くも膜下出血になったからと言って、必ずしも後遺症が残るとはかぎりません。時間の経過や出血を引き起こした個所により後遺症が残らないこともあるのです。しかし、後遺症が残らないケースはとても低く全体の20%と言われています。
くも膜下出血による症状・後遺症の種類は大きく分けると、「神経症状」、「高次脳機能障害」、「感情障害」などがあります。
神経障害とは、身体機能に起こる障害をいいます。くも膜下出血でよく見られる神経障害は、「言語障害」、「運動障害」、「感覚障害」、「視野障害」、「排泄障害」、「嚥下障害」などがあります。
①言語障害
神経症状の 1つである言語障害は、脳の言語に関する機能を支配している部分に損傷を受けることでおこる「失語症」と、口の周りや口の中がマヒしてスムーズに話すことができなくなる「構音障害」の2つがあります。
「失語症」
失語症とは、脳の言語中枢に障害が起こると発症します。話すことや、言葉を理解する、聞く、読む、などの言語に関すること全てが上手くできなくなります。言語中枢は左脳にあるため、左脳に出血が起こると、失語症になることがあります。
失語症には、「運動性失語(ブローカ失語)」、「感覚性失語(ウェルニッケ失語)」、「健忘失語」、「伝導失語」、「全失語」、があります。
・運動性失語
相手の話していることが理解できても、それに対して思った通りに話せなくなる症状です。主に発音がうまくできなくなります。大脳の前頭葉にあるブローカ領域と呼ばれる部分に障害が起こることで発症するため、「ブローカ失語」とも呼ばれます。
・感覚性失語
話すことはできますが、相手の話していることが理解できないため、的はずれなことを答えをしてしまう症状です。大脳の側頭葉にあるウェルニッケ領域と呼ばれる部分に障害が起こることで発症するため、「ウェルニッケ失語」とも呼ばれます。
・健忘失語
聞いて理解する力はしっかりありますが、言葉がうまく思い出せないため、回りくどい言い方や話し方になってしまう症状です。
・伝導失語
聞いて理解する力はしっかりありますが、錯語が多くなってしまいます。錯語とは、言葉を言い間違えることで、「めがね」を「めがめ」というように言い間違えたり、「めがね」を「とけい」などの他の単語に言い間違えてしまったりする症状です。
・全失語
重度の失語症で、「聞く・話す・読む・書く」などを意味のある言葉で表現することがほとんどできない、もしくは無言になる状態です。聞いて理解する能力に関しては、ほとんど失ってしまう重度な場合からある程度は保たれている場合まで様々です。脳の中大脳動脈全域が障害されると起こります。
「構音障害」
構音障害とは、話すために必要な筋肉の運動障害のことをいいます。顔の筋肉、唇(くちびる)、口の中などの言葉を話すための筋肉が麻痺してうまく話せなくなります。
しかし、失語症とは違い、言語中枢に障害を起こしているわけではないため、言葉を理解したり、文字を書いたり、本を読んだりすることはできます。
①弛緩性構音障害
相手の話していることを理解して、それに対して答えることができますが、舌が回らないため、うまく話すことができない症状をいいます。この症状は脳の大脳や脳幹が障害されると起こります。
②失調性構音障害
話をしたときに、リズムが乱れる、つっかえる、繰り返しの言葉がうまく言えない、などの症状が起こるものです。小脳に障害が起こると見られます。
②運動障害
脳卒中の運動障害とは、顔を含む体の左右のどちらかの手足が麻痺する片麻痺です。脳卒中の症状(後遺症)として片麻痺はいちばんよく見られるものです。
運動障害は、大脳の運動中枢や大脳・脳幹の運動神経の経路が障害により侵されることにいより起こります。麻痺の程度は、まったく動かすことができなくなるものから、手足の先の細かい動きがうまくいできなかったり、筋肉が重く突っ張ったように感じる程度の軽いものまで様々です。
また、自分の意志とは別に、手足などの身体の一部もしくは全体が動いてしまい、止めようと思っても止められないという後遺症が残ることもあります。これは「不随意運動」といい。マヒの無い側に力を入れているのに、マヒしている側の手や足が勝手に動いてしまうという症状です。
小脳が損傷を受けると、めまいがする、ふらふらする、バランスが悪くなって歩くことがうまくできない、などの症状(運動失調)が起こります。
症状の程度にもよりますが、リハビリテーションにより改善できる場合もあります。ただ、手足の先の麻痺は残ってしまうことが多くあります。麻痺の種類には、片麻痺以外にも、手もしくは足の左右どちらかだけ麻痺する「単麻痺」、両足が麻痺する「対麻痺」、両手両足が麻痺する「四肢麻痺」などがあります。
③感覚障害
脳卒中による感覚障害とは、体の半身の感覚が鈍くなる、しびれや痛みを感じるなど、感覚に関する症状が突然起こります。しびれや痛みは、完治の難しい後遺症です。
感覚に関係する神経は、運動に関係する神経とほとんど同じ経路を通っているため、麻痺などの運動障害が起こると、感覚障害も同時に起こることが多くなります。そのため、ほとんどの場合、感覚障害は片麻痺と同じ側に起こります。
また、脳の梗塞した場所や出血した場所によっては、麻痺は起こらず、しびれだけが後遺症として残ることもあります。
④視野障害
脳卒中による視野障害とは、視野が狭くなる、視野の半分が見えない(半盲)などの状態となります。
半盲は、脳梗塞を発症するとよく見られます。半盲とは、片目、もしくは両目で見ても視野の左右どちらかの半分(または4分の1)しか見えなくなってしまいます。
さらに、視力の低下や、物が二重に見える「複視(ふくし)」などが起こることもあります。
⑤排泄障害
脳卒中により排尿をコントロールしている脳の部分(大脳・脳幹)が損傷を受けると起こることがあります。排泄障害として起こる症状は、尿の回数が多くなる「頻尿」、尿をもらしてしまう「尿失禁」、尿意を感じない、尿が出ない、などがあります。
「頻尿」は、おしっこをする間隔が短くなり、すぐに尿意を感じるようになるもので、脳梗塞にはよくみられる症状です。
また、頻尿になることで、トイレまで我慢できずもらしてしまう「尿失禁」が起こることもあります。
⑥嚥下障害
嚥下障害(えんげ しょうがい)とは、食べ物や飲み物を上手くの飲み込めなくなる状態をいいます。つばもうまく飲み込めないので、よだれがたれやすくなります。
脳卒中の後遺症としての嚥下障害は、飲み込むなどの運動を支配している神経に障害が起こると発症します。急性期脳卒中の半分以上の患者さんに見られると言われています。ただ、意識が正常に回復してくると嚥下障害も大半は回復しますが、後遺症として残ってしまうこともあります。
嚥下障害は脳梗塞によりよく見られる症状・後遺症です。
また、食べ物や飲み物が気管に入りやすくなってしまうことで、唾液や胃液と共に細菌が肺に流れ込んで生じる「誤嚥性肺炎」が起こりやすくなります。
誤嚥性肺炎は、高齢者の脳卒中での死亡原因の 1位となる危険なものなので、注意が必要です。
高次脳機能障害とは、言語・記憶・思考・行為・学習・注意、などに障害が起きた状態のことです。身体に症状がでるような目に見えるような症状ではないもの、例えば、言葉を理解して話したり、物事を判断したりするなどの高次な精神活動が難しくなります。
脳卒中により見られる高次脳機能障害は、「言葉の障害」、「記憶の障害」、「行為の障害」、「認知の障害」、などがあります。
①言語障害
神経症状の 1つである言語障害は、脳の言語に関する機能を支配している部分に損傷を受けることでおこる「失語症」と、口の周りや口の中がマヒしてスムーズに話すことができなくなる「構音障害」の2つがあります。
言語障害については、「くも膜下出血の後遺症~神経障害(言語障害)~」をご覧ください。
②記憶障害
記憶障害とは、記憶保持の障害(過去に記憶したことを忘れてしまう)、再生力の障害(直前のこと・過去のことが思い出せなくなる)、記銘力の障害(新しいことを覚えられなくなる)等の障害がおこります。記憶に関する能力のすべてが弱くなる場合もあります。
③行為障害(失行障害)
失行とは、麻痺やしびれなどの症状がない(運動機能の障害が無い)のに、自分の行いたい動作や行動が正確にできない状態をいいます。失行には、「運動失行」、「観念失行」、「構成失行」、「着衣失行」、など色々なものがありますが、日常生活に大きく関わる失行は、「運動失行」と「着衣失行」です。
「運動失行」
日常生活の簡単な動作がうまくできなくなります。複数の道具を順番通りに使う(歯ブラシに歯磨きをつけて磨く)などの行為もできなくなります。
「着衣失行」
服の着脱に関する障害です。服を着るときに上手く着られなかったり、服の前後を逆に着てしまったりします。
④認知障害(失認障害)
失認とは、感覚障害(視覚・聴覚・触覚など)が無いのに、知っているはずの物が何であるかわからなくなる状態です。失認には、「視覚失認」、「身体失認」、「聴覚失認」、「触覚失認」、「病態失認」など様々なものがありますが、日常生活に大きく関わる失認は、「物体失認」、「聴覚失認」、「半側空間無視」、「他誌的障害」、などです。
「物体失行」
視覚失認の一つで、対象物がよく知っているものでも、何だかわからなくなってしまう状態です。対象物を見ただけではそれを認知できないが、音を聞かせることや、触らせることで認識できます。
「聴覚失行」
よく知っているはずの音(電話の音、インターホンの音など)が何なのかわからない状態です。
「半側空間無視」
空間の右側もしくは左側どちらかが認識できなくなる状態です。認識できない側の壁や物が認識できないので、物があるのに気付かなかったり、歩いていて壁にぶつかったりしてしまいます。本人は、半分無くなったという感覚や自覚を全く持っていません。脳の右半球への障害により、左半側空間無視が起こることが多いです。
「地誌的障害」
地誌的障害とは、道順がたどれなくなったり、よく知っている道で迷うという「地誌的見当識障害」と、地図で場所の位置を示したり、地理的な位置関係を言で説明したり示したりできなくなる「地誌的記憶障害」の 2種類に分けられます。
⑤注意障害
注意障害とは、注意力・集中力が欠けて、集中して物事を行えない、行ってもミスが多い、ぼんやりした状態で、まとまりのある思考や会話ができない、我慢ができなくなる、などの状態です。本人には自覚がありません。脳の右半球が広範囲に損傷されることにより現れるといわれています。
感情障害とは、気分や感情の変化を基本とする障害で感情が不安定になる状態です。感情が高ぶったり(イライラする、怒りっぽくなる)、逆に気分が沈んだり意欲が低下したりします。
また、気分障害の一種である「鬱病(うつびょう)」になる場合もあります。鬱病とは、気持ちの落ち込みが長く続き、心の持ちようや精神力がコントロールできなくなる病気です。抑うつ気分や不安感、焦燥感、精神活動の低下、不眠、食欲の低下、などを特徴とする精神疾患です。
脳卒中による鬱病は、後遺症により今までできていたことがうまくいかないためのショックから起こったり、脳の機能が損傷したために起こったりします。
①気分障害(うつ病)
脳卒中になると、イライラして怒りっぽくなったり、意欲が低下して気分が落ち込んでしまうなど、気分や感情が不安定になる「気分障害(感情障害)」が起こることがあります。
気分障害とは、異常に興奮して活動的になる「躁」と、異常に落ち込み、意欲が無くなりやる気がしなくなる「鬱」のどちらかの感情に支配されてしまうことで理性を失い、判断力も落ちてしまう状態のことです。脳卒中になることで、後遺症などにより日常生活がうまくいかなくなり、その現実を受け止められないために、患者さんが落ちこんで喪失感から「うつ病」になりやすくなります。
また、脳卒中による鬱病の発症は、梗塞や出血などの異常が起こった脳の場所にも関連があるのではないかとも言われています。
うつ病の症状は、意欲がなくなる、やる気がなくなる、不安を感じる、イライラする、だるい、食欲がなくなる、眠れなくなる、死にたくなる、などです。
脳卒中になった方には、高い確率でうつ病が起こります。うつ病になってしまうと、リハビリに対してもやる気がなくなってしまうため、うつ病の治療もしっかり行う必要があります。脳卒中によるうつ病の治療は、薬による薬物療法を行います。
くも膜下出血が起こると、様々な後遺症が残ることがあります。後遺症の程度は、出血の量や脳の場所により違いがあります。後遺症が残ると、日常生活に影響がでてきます。麻痺などが起これば、手足などの動きが以前のようにスムーズにはいかなくなってしまいます。
そのため、後遺症を改善して日常生活への影響をできるだけ少なくしたり、後遺症があってもなるべく自分の力で日常生活を送れるように訓練するために「リハビリテーション」をおこないます。
リハビリテーションとは
「リハビリテーション」とは、「機能回復」、「社会復帰」という意味があります。
リハビリテーション医療は、後遺症のために障害を受けた言語や運動の機能を回復させるため様々な訓練を行い、よりよい社会復帰の手助けをするための医療全般のことをいいます。つまり、リハビリテーションをしっかり行うことは、歩く、話す、手足を動かすなどの「日常生活の動作(ADL)」を回復させ、「生活の質(クオリティ・オブ・ライフ:QOL)」を高め、社会復帰を目指すという大きな目的のためなのです。
1、急性期のリハビリテーション
くも膜下出血における急性期とは、脳卒中が発症してから 1~2週間ぐらいまでの時期をいいます。脳卒中を発症した後、重大な合併症がなければ入院した日、もしくは翌日からベットサイドでリハビリテーションを開始します。
急性期のリハビリテーションの目的は、「廃用症候群(廃用性萎縮)」を予防することです。廃用症候群(廃用性萎縮)とは、長い間機能を使わないことで、筋肉がやせたり、関節が固まって動かしにくくなる状態をいいます。
そのため、この廃用症候群(廃用性萎縮)を予防するために、
①手足を正しい位置に保つ「良肢位保持」
②手足の関節を動かして関節や筋肉が固まって動かなくならないようにする「関節可動域訓練」
③床ずれを防ぐ「体位変換」
などを行います。
病状が落ち着いてきたら、
①座る姿勢を保つ訓練の「座位耐性訓練」
②食べ物や飲み物を飲み込む訓練の「嚥下訓練」
なども行います。
急性期のリハビリテーションによりベットを離れることができるぐらい回復してきたら、日常生活で必要となる基本動作のリハビリテーションに進みます。
*回復期のリハビリテーションを始める前に、症状や状態を調べる「スクリーニング」が行われます。スクリーニングにより、回復期のリハビリテーションをはじめることが出来るか確認します。
スクリーニングでは、意識障害、感覚障害、運動障害の程度や関節がどれぐらい曲がるのか、血圧・呼吸・脈拍などのバイタルチェック、脳卒中以外に病気(高血圧・糖尿病・心臓病など)を持っているか、など調べます。スクリーニングにより問題が発見された場合や回復期のリハビリを始めることができないと判断された場合、廃用症候群(廃用性萎縮)を予防を行いながら、問題に対する治療を続けます。
問題がなければ、回復期のリハビリテーションへと進みます。
2、回復期のリハビリテーション
回復期のリハビリテーションは、衣服の脱ぎ着、食事、歩行など、日常生活に必要な動きができるようにしていくことが目的です。
脳卒中が発症してから、 2週間ぐらいたつと、症状がある程度安定してきます。症状により個人差はありますが、ベットから起きあがり、立ち上がれるようになるなど、「ADL(日常生活動作)」もすこしづつ回復してきます。同時に後遺症や障害が残っているのかが、はっきりしてくる時期でもあります。
回復期のリハビリテーションをしっかり行うために、どんな後遺症や障害があるのかや、その後遺症がどの程度なのかなどの「ADL(日常生活動作)」を調べる必要があります。対象となる障害は、「機能障害」、「能力低下」、「社会的不利」、の
3つです。
「機能障害」
マヒ(麻痺)・関節がうまく動かない・しびれ・失語症などにより精神機能や身体機能が低下していたり、失われている状態
「能力低下」
機能障害により歩行、食事などの日常生活の能力が低下している状態
「社会的不利」
機能障害や日常生活の能力が低下することで、仕事や家庭での生活におこる問題のことです。
この 3つについて調べて、回復期のリハビリをどのように行っていくかを決定します。
回復期リハビリテーションでは、運動障害、言語障害、高次脳機能障害、の回復を行います。
①回復期のリハビリテーション~運動障害~
運動障害へのリハビリテーションは、歩行訓練や作業療法を行います。
「歩行訓練」
まず立てるように訓練し、次に杖をつかって歩く訓練、そして杖無しで歩く訓練と進んで行きます。
脳卒中の運動障害としては、身体の左右どちらかの半分がマヒする「片麻痺(片マヒ)」がいちばん多く見られる症状です。片麻痺があると日常生活に大きく影響をあたえますので、なるべく回復するように努めます。リハビリをしっかり行っていくことで、80%前後の人が歩けるようになると言われています。
「作業療法」
人間が日常生活の中で行なう全ての行為・行動・活動・動作を回復させるために行うものです。物をつかんだり指を動かす作業や、食事、入浴、排泄、家事、などを行うことで、マヒしたり動きが悪くなってしてしまった身体の機能をできるだけ回復していきます。
後遺症の程度やその回復具合は個人差がありますので、後遺症が残ったとしても、その中で日常生活ができるように患者さんに合わせて訓練していきます。
②回復期のリハビリテーション~言語障害~
言語障害の多くは、脳の左半球の言語を支配している場所(言語野)が損傷を受けることで起こります。言語障害は、話したり、相手の言っていることを理解したりなどの言葉に関する能力に影響が出てきます。そのため、言語障害になると人とのコミュニケーションがむずかしくなり、日常生活や社会生活に問題がでてきますので、リハビリテーションをしっかり行って、なるべく言語障害を解消することが重要となります。また、言語障害が残ってしまったとしても、その中でコミュニケーションを行える方法を身につけていきます。
言語障害には大きく分けて、「失語症(しつごしょう)」と「構音障害(こうおん しょうがい)」の 2つの種類があります。
「失語症」
聞く・話す・読む・書く、などの言語機能が障害されるもの。
「構音障害」
舌・唇、あご、などの話すことに関わる筋肉の運動に障害が起こることで正しい発音ができなくなるものです。
(失語症と構音障害についてくわしくは「1、くも膜下出血の後遺症~神経障害~」をご覧下さい。
失語症と構音障害には違いがあるため、リハビリの方法もそれに適した方法を行っていく必要があります。
言語障害の訓練は、言語聴覚士がビデオや録音機、カードなどを使ってリハビリテーションを行います。失語症のリハビリテーションは、話す、聞く、読む、書く、などの能力を回復するために行います。失語症のリハビリテーションは、なるべく早くおこなうほうが良いとされています。これは、脳卒中が発症してから
2週間の間がいちばん改善しやすいとされているためです(時間がたつにつれて回復が難しくなります)。
しかし、だからといってあせりは禁物です。失語症のリハビリはじっくりと行っていくことも大切。根気よく続けていけば、少しずつ回復していく可能性があります
構音障害のリハビリテーションは、話しをするための筋肉をトレーニングしていきます。
③回復期のリハビリテーション~高次脳機能障害~
高次脳機能障害とは、病気やケガなどで脳に損傷を受けたために、的確な表現や記憶がうまくできなかったり、注意力や集中力の低下したり、感情や行動の抑制がきかないなどの症状が現れるものです。
高次脳機能障害があると、周りの状況に適した行動をすることができず、生活に支障をきたすようになります。
また、本人がこの障害があること自覚しずらく、見た目でも障害があるかどうかがわかりずらいため、ある状況にならないと高次脳機能障害があるということに気づきずらいという特徴もあります。
高次脳機能障害についてくわしくは「2、くも膜下出血の後遺症~高次脳機能障害~」、をご覧下さい。
高次脳機能障害へのリハビリテーションは、「認知リハビリテーション(認知リハ)」と呼ばれるものがあります。認知リハビリテーションを行い、患者さんがどの能力に障害があるのかを判断し、その能力を回復させるようにします。回復が難しい場合は、正常な部分で補えるように訓練していきます。
たとえば、記憶障害により新しいことを記憶することがむずかしい場合は、メモ書きをするようにしたり、認知活動をしないで済むように、周りの環境を調整したり変えたり(物の色分け、引き出しに名前をつけるなど)していきます。
また、高次脳機能障害でよくみられる、右脳の障害により左側の見えているはずのものを認知できず無視してしまう「左半側空間無視」では、日常生活を左側からはじめたり(靴を左側からはくなど)、日常生活で使うものを左側に置くなどして、左側への注意力を高めていきます。それでも改善しない場合は、認知できる右側をうまく使って日常生活が行えるようにします。
3、維持期のリハビリテーション
回復期のリハビリテーションが終わると、維持期のリハビリテーションを行っていきます。自宅での生活が難しい場合は、別の施設へ移ってリハビリテーションを行います。
維持期のリハビリテーションのために別の施設を探す場合は、回復期の間に次に移る施設を決めておく事が必要です。自宅に帰ることができる場合は、患者さんの状態にあわせて自宅の段差や手すりを付けるなどの改造が必要となりますので、なるべく早い段階から準備が必要です。
維持期のリハビリは、生活そのものがリハビリです。
自宅での生活には、歩くだけでなく、食事や歯みがきなどによる道具を使うことや、ドアを開ける、階段を上る、段差を上がる、トイレ、入浴、着替え、など、さまざまなことがあります。
日常生活では、ご家族の協力も大切ですが、患者さんが自分自身でできることは行っていくようにしないと、せっかく回復期に苦労してリハビリを行って回復したものが、また身体が動かなくなってしまいます。そのため、どうしても出来ないことはご家族に助けてもらうようにして、後はなるべく自宅を改造するなどして環境を整えることで、自分でできるように生活していくことが大切です。リハビリテーションの維持期とは、回復期で回復した機能が衰えないように維持することにあるので、日常生活をなるべく自分で行っていくことで、身体の機能・能力をできるだけ維持するためのリハビリになるのです。
ただ、無理すると転んだりして思わぬ怪我をすることもあるので注意が必要です。自宅でのリハビリテーションでは、何については手を貸して、何については手を貸さず見守り、何については自分一人でできるのかを明確にするようにしましょう。
|
|