| 内分泌疾患の種類 |
各疾患の説明 |
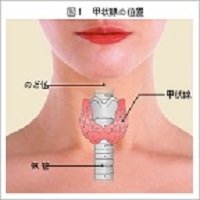
甲
状
腺
|
甲状腺機能亢進症 |
| バセドウ病 |
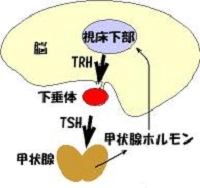
甲状腺の表面には、下垂体によって産生される甲状腺刺激ホルモン(TSH)の甲状腺刺激ホルモン受容体(TSHレセプター)が存在します。バセドウ病では、この受容体に対する自己抗体(抗TSHレセプター抗体)が生じ、それがTSHの代わりにTSHレセプターを過剰に刺激するために、甲状腺ホルモンが必要以上に産生されている状態をいいます。 |
| 甲状腺クリーゼ |
甲状腺クリーゼとは、基礎疾患として甲状腺ホルモンが過剰になる甲状腺機能亢進症がありながら、治療されていない、病気のコントロールがあまりよくない時などに体に強いストレスがかかると、突然起こる難病です。甲状腺機能亢進症の治療が突然中止された時にも起こります。 |
| 機能性甲状腺腺腫 |
機能性甲状腺腺腫(プランマー病)とは、甲状腺にできた腫瘍やしこり(結節)が、甲状腺ホルモンを過剰に分泌し、その結果、脳下垂体からの甲状腺刺激ホルモン(TSH)の分泌が抑制されます(ネガティブ・フィードバック)。甲状腺ホルモンの分泌において統制がとれなくなり、甲状腺の正常組織の機能が失われてしまう疾患です。 |
| 下垂体腺腫 |
下垂体腺腫には、機能性甲状腺腺腫(プランマー病)同様に、ホルモン産生型とホルモン非産生型に分けられます。問題となるのは前者のタイプで下垂体からは様々なホルモンが分泌されているため、あらゆる影響が全身に現れます。下垂体からは甲状腺刺激ホルモン(TSH)が含まれるため、その影響により甲状腺ホルモンが産生過剰となり甲状腺機能亢進症を引き起こします。 |
| 甲状腺機能低下症 |
| クレチン症 |
甲状腺ホルモンの分泌量(活性)が不十分となる疾患です。代謝内分泌疾患の一つで、先天性、或いは幼少時発症のものは発達上の障害が大きな問題となるため特にクレチン症といいます。 |
| 橋本病 |
橋本病は、九州大学の外科医であった橋本策博士が1912年(大正元年)に、世界で初めてこの病気に関する論文をドイツの医学雑誌に発表したために、博士の名前にちなんでつけられた病名です。橋本病は「慢性甲状腺炎」ともいいますが、この名はこの病気の成り立ちに由来するものであり、甲状腺に慢性の炎症が起きている病気という意味で、このように呼ばれることもあります。 |
| 甲状腺炎 |
| 無痛性甲状腺炎 |
何らかの原因により甲状腺が壊れ、蓄えられていた甲状腺ホルモンが血液中にもれ出し、一過性の甲状腺機能亢進症を引き起こす病気です。亜急性甲状腺炎と違い、甲状腺に痛みがないため無痛性甲状腺炎と呼びます。
|
| 亜急性甲状腺炎 |
甲状腺の病気のほとんどは、甲状腺がはれても痛みはありません。しかし、中には亜急性甲状腺炎のように痛みを伴う甲状腺の病気もあります。
「亜急性」とは、急性より長く続くという意味です。あくまでも亜急性であり慢性化になることはありません。甲状腺がはれて痛みがあるため驚く人も多いと思いますが、甲状の病気の中では比較的治りやすく、再発することはほとんどありません。 |
| 慢性甲状腺炎(橋本病) |
橋本病は、九州大学の外科医であった橋本策博士が1912年(大正元年)に、世界で初めてこの病気に関する論文をドイツの医学雑誌に発表したために、博士の名前にちなんでつけられた病名です。橋本病は「慢性甲状腺炎」ともいいますが、この名はこの病気の成り立ちに由来するものであり、甲状腺に慢性の炎症が起きている病気という意味で、このように呼ばれることもあります。 |
| 急性化膿性甲状腺炎 |
急性化膿性甲状腺炎は細菌感染による甲状腺やその周囲の急性炎症です。症状は、甲状腺の腫れに伴い強い痛み、発熱があり、食事をとったり唾を飲みこむと痛みが増強します。12歳以下の小児に多くのが特徴です。治療としては抗生物質の投与、排膿をすれば容易に炎症が治まりますが、感冒や扁桃腺炎などに引き続いて炎症が再発することが少なくありません。 |
| 甲状腺腫瘍 |
| 甲状腺腺腫 |
甲状腺の腫瘍にも、他の主要同様に良性腫瘍と悪性腫瘍があります。良性腫瘍には腺腫様甲状腺腫、濾胞(ろほう)腺腫があります。腺腫様甲状腺腫は結節性変化をきたす特殊な病変です。 |
| 甲状腺がん |
甲状腺悪性腫瘍には、分化がんである、乳頭癌、濾胞癌、分化度中間型である髄様癌、未分化がんである甲状腺未分化癌、悪性リンパ腫といった種類の悪性腫瘍があります。このなかでは、発育の遅い乳頭癌が約85%と圧倒的に多くを占めています。 |
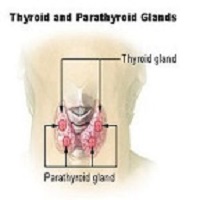
副
甲
状
腺
|
原発性副甲状腺
機能亢進症 |
副甲状腺そのものの異常によって、副甲状腺ホルモンが過剰に分泌されている状態です。副甲状腺ホルモンはほかのホルモンと同様に、体に欠かせないホルモンなのですが、多すぎても害があります。 |
| 副甲状腺機能低下症 |
副甲状腺機能低下症とは副甲状腺ホルモン(PTH)の不足を原因とした低カルシウム血症、高リン血症によって種々の症状を示す代謝性疾患をいいます。上皮小体機能低下症とも呼ばれ、甲状腺機能亢進症の治療のための甲状腺切除の際に傷つけられて発生する場合や頸部の外傷や腫瘍に続発する場合とがあります。 |
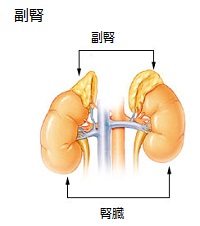
副
腎 |
アジソン病 |
後天性の原因としては結核、自己免疫による副腎萎縮、悪性腫瘍の副腎転移、出血、感染症などによる病変があります。 先天性副腎低形成(先天性アジソン病)は極めて稀で、これまでに数十例の報告しかありません。原因としては先天性副腎低形成、副腎ホルモン合成酵素欠損、家族性グルココルチコイド欠損などがあります。 |
| クッシング症候群 |
クッシング症候群は、慢性の糖質コルチコイド過剰による症候群。尚、下垂体腺腫が原因で起こるクッシング症候群を特別にクッシング病(Cushing病)と呼びます。 |
| アルドステロン症 |
基本的にレニン-アンギオテンシン-アルドステロン系が亢進する場合は低カリウム血症、代謝性アルカローシスがおこります。
一部の例外を除き、アシドーシスと高カリウム血症、アルカローシスと低カリウム血症は並行するという傾向があり、代謝性アルカローシスと低カリウム血症は原則どおりです。 |
| 神経芽細胞腫 |
小児がんの組織型の一種で、現在は神経芽腫と呼ばれています。小児がんにおいては白血病についで患者数が多いのが特徴です。神経堤細胞に由来する悪性腫瘍で、主に副腎髄質や交感神経幹から発生する。副腎から発生する腫瘤として発見される。転移先として肝臓、骨、骨髄が多い。 |
脳
下
垂
体
|
汎下垂体機能低下症 |
汎下垂体機能低下症とは、何らかの原因で脳にある下垂体から分泌されているホルモンが減少する病気です。下垂体から分泌されているホルモンには、性腺刺激ホルモン(ゴナドトロピン)、副腎皮質刺激ホルモン(コルチコトロピン)、甲状腺刺激ホルモン、成長ホルモン、プロラクチンなどがあり1種類あるいはすべてのホルモンが減少するため様々な障害をきたします。 |
| 下垂体性小人症 |
著明な低身長を示す病態のこと。侏儒症ともいいます。
症状として低身長をきたす様々な疾患がいわゆる小人症と呼称される。 身長が著しい低身長(通常、標準身長-2SD以下)であり、なおかつ本人(場合によっては家族)の希望があるか、もしくは重大な疾患を合併しているなど、治療対象となる場合に、初めて小人症という病名がつき、治療が必要な低身長として扱われる。 |
| 先端巨大症 |
成長ホルモンの過剰による疾患です。ほとんどは成長ホルモン産生下垂体腺腫が原因です。成長ホルモンの過剰が、身長の伸びが止まった後、すなわち2次性徴が出現後、骨の先端の骨端線(こったんせん)が閉じたあとに認められた場合に発症し、手足の末端を中心に骨、軟部組織の肥大が起こります。骨端線の閉鎖以前に成長ホルモンの過剰が生じた場合、身長が異常に伸びて巨人症となります。 |
| 巨人症 |
巨人症は、標準の人より著しく高い身長を示す病態。
|
| 尿崩症 |
バソプレッシンの合成または作用の障害により水保持機構が正常に働かず、多尿となる疾患のことである。英語(Diabetes insipidus;
DI)は糖尿病と違って尿が無味であることから名前がつけられました。 |
| 高プロラクチン血症 |
授乳期でないにもかかわらずこのプロラクチン値が高いと、高プロラクチンとなり、不妊や生理不順、流産の原因になることがあります |